「プロービング検査」では、専用の器具を使って歯周ポケット(歯と歯ぐきの境目にある溝のこと)の深さを1本1本測定します。
健康な歯茎では歯周ポケットの深さは1〜2mm程度ですが、歯周病が進行するとこの数値が大きくなります。また、レントゲン撮影によって歯槽骨の吸収状態を確認し、適切な治療計画を立てます。
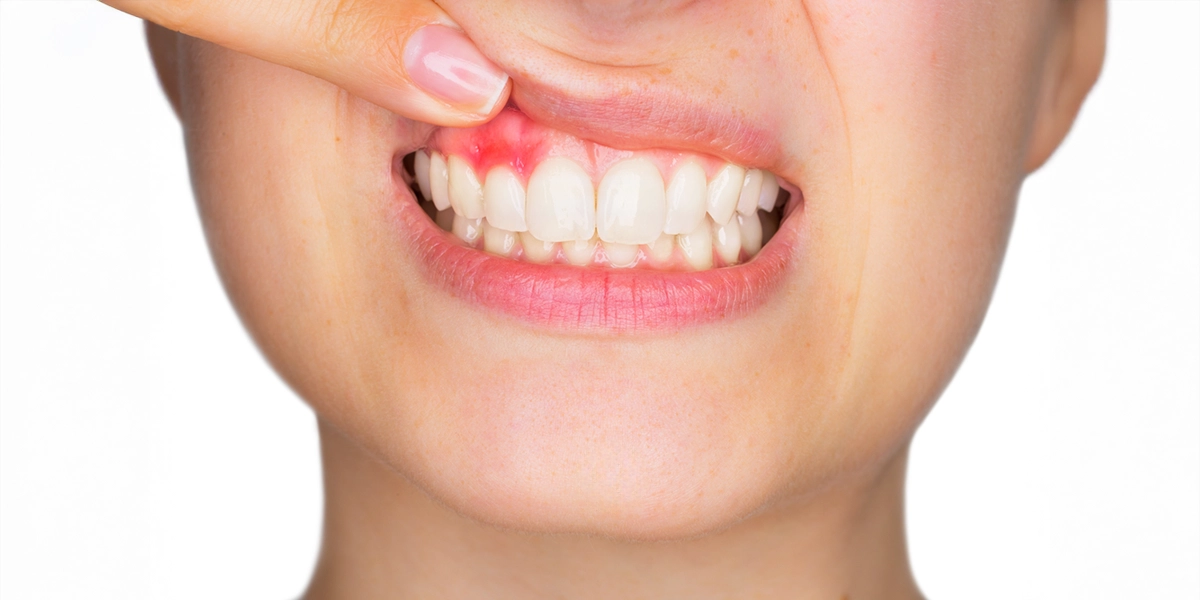
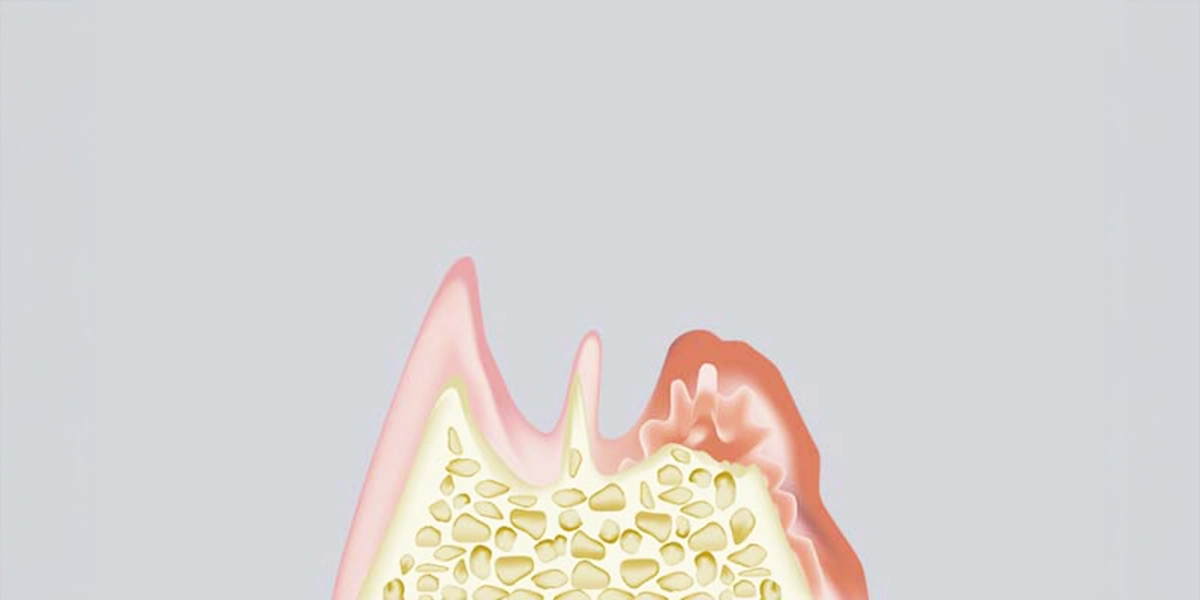
歯周病は、細菌の感染によって歯茎や歯を支える骨(歯槽骨)が破壊されていく病気です。日本人の成人の約8割が罹患しているとされ、歯を失う原因の第1位となっています。
口腔内には常時500〜700種類の細菌が存在しており、その中には歯周病の原因となる細菌も含まれています。これらの細菌は歯の表面に付着し、「プラーク(歯垢)」と呼ばれる細菌の集合体を形成します。
プラークは時間の経過とともに「バイオフィルム」という膜状の構造を作り、歯磨きだけでは除去しにくい状態になります。
歯周病の主要な原因菌の多くは「嫌気性細菌」と呼ばれ、酸素を嫌う性質があります。そのため、歯と歯茎の間にできる「歯周ポケット」と呼ばれる溝の奥深くで増殖しやすく、酸素が届きにくい環境ほど活発に活動します。
細菌が産生する毒素や、それに対する体の免疫反応によって歯茎に炎症が起こります。この炎症が長期間続くと、歯茎だけでなく歯を支える歯槽骨まで溶けてしまい、最終的には歯がぐらついて抜け落ちてしまうのです。
近年の研究では、歯周病が口腔内だけの問題ではないことが明らかになっています。
歯周病菌やその毒素が血流に乗って全身に運ばれることで、糖尿病の悪化、心臓病や脳卒中のリスク上昇、早産・低体重児出産との関連などが報告されています。歯周病の治療と予防は、口腔の健康だけでなく、全身の健康を守るためにも重要です。
歯周病が「沈黙の病気」と呼ばれる理由は、初期段階ではほとんど痛みを感じないためです。気づいたときにはかなり進行していたというケースも少なくありません。
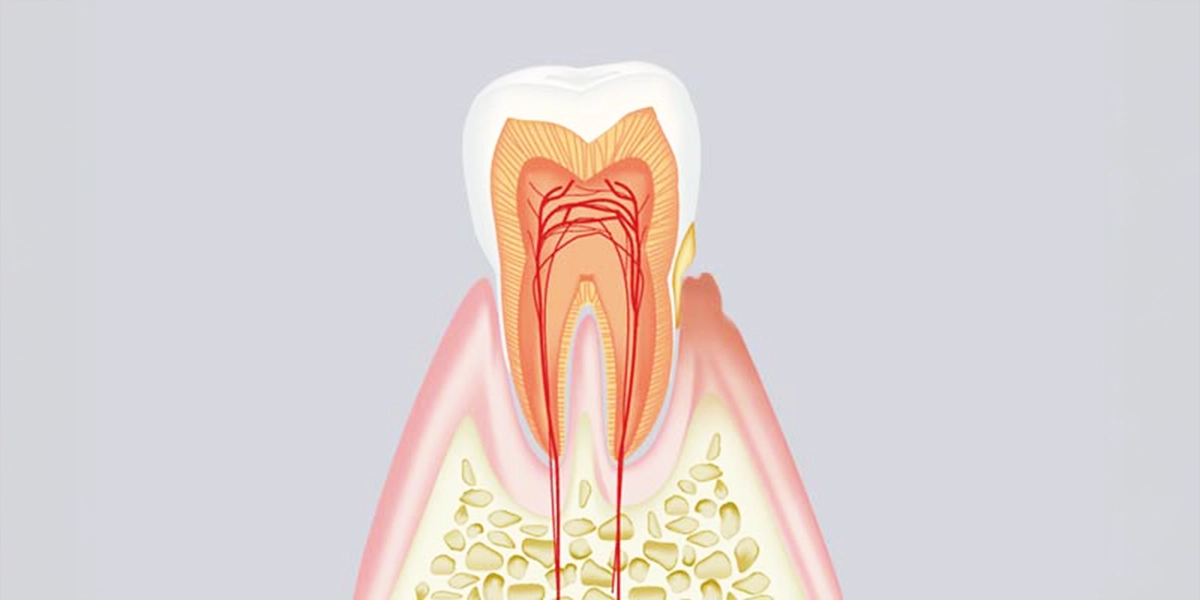
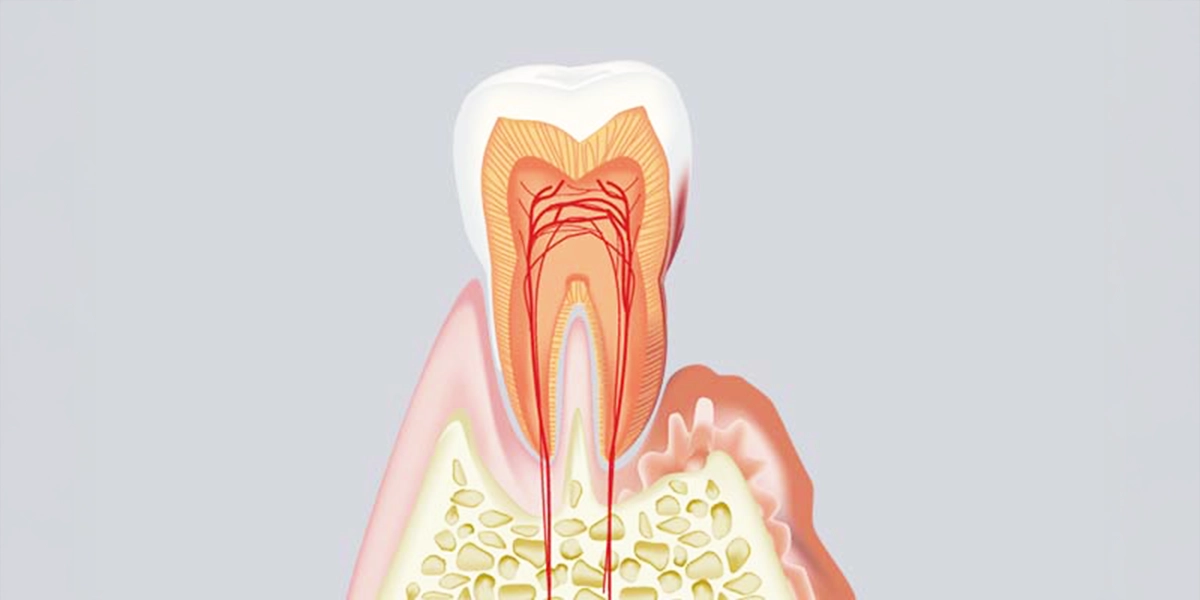
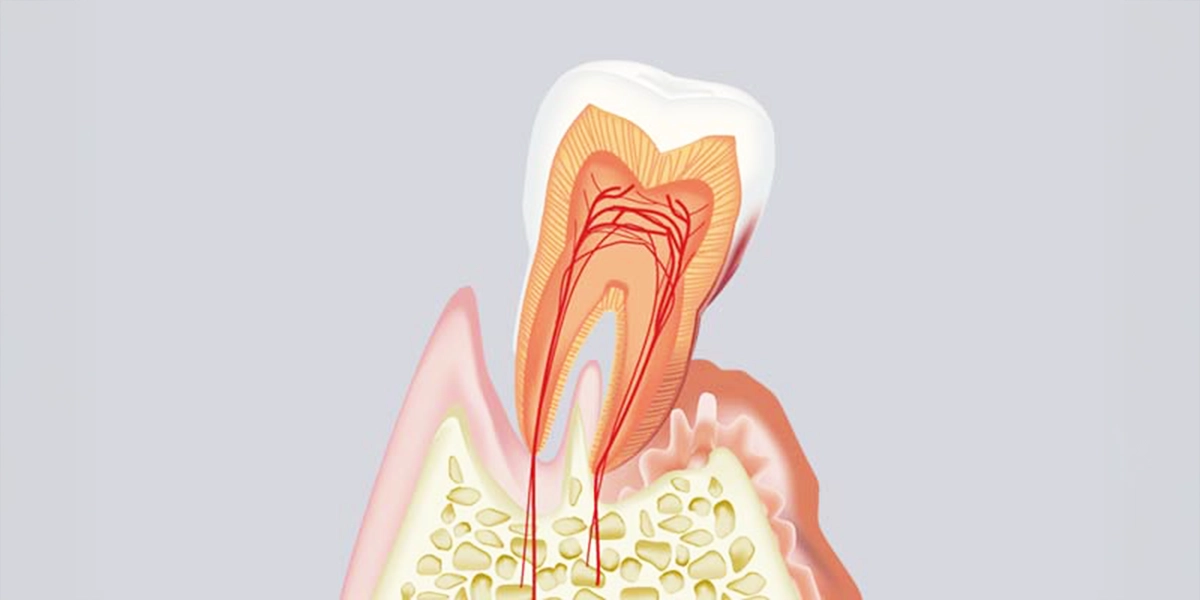

歯周病治療は、原因となる細菌を取り除き、炎症を抑え、可能な限り組織の回復を促すことを目的としています。進行度に応じて治療内容が異なります。
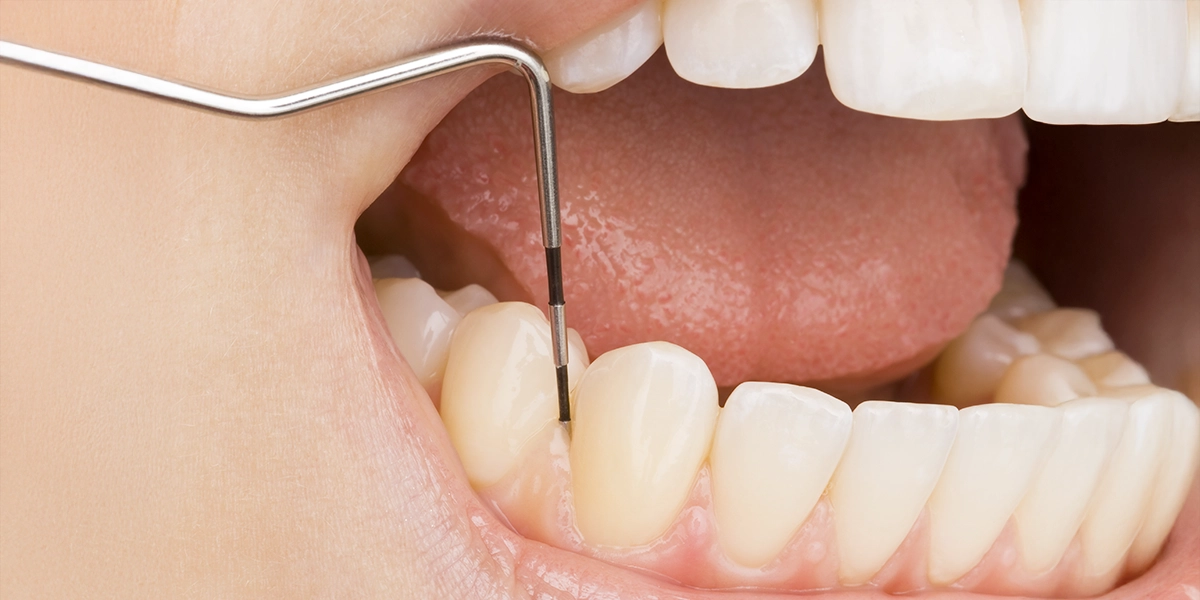
治療に先立ち、歯周病の進行度を正確に把握するための検査を行います。
「プロービング検査」では、専用の器具を使って歯周ポケット(歯と歯ぐきの境目にある溝のこと)の深さを1本1本測定します。
健康な歯茎では歯周ポケットの深さは1〜2mm程度ですが、歯周病が進行するとこの数値が大きくなります。また、レントゲン撮影によって歯槽骨の吸収状態を確認し、適切な治療計画を立てます。
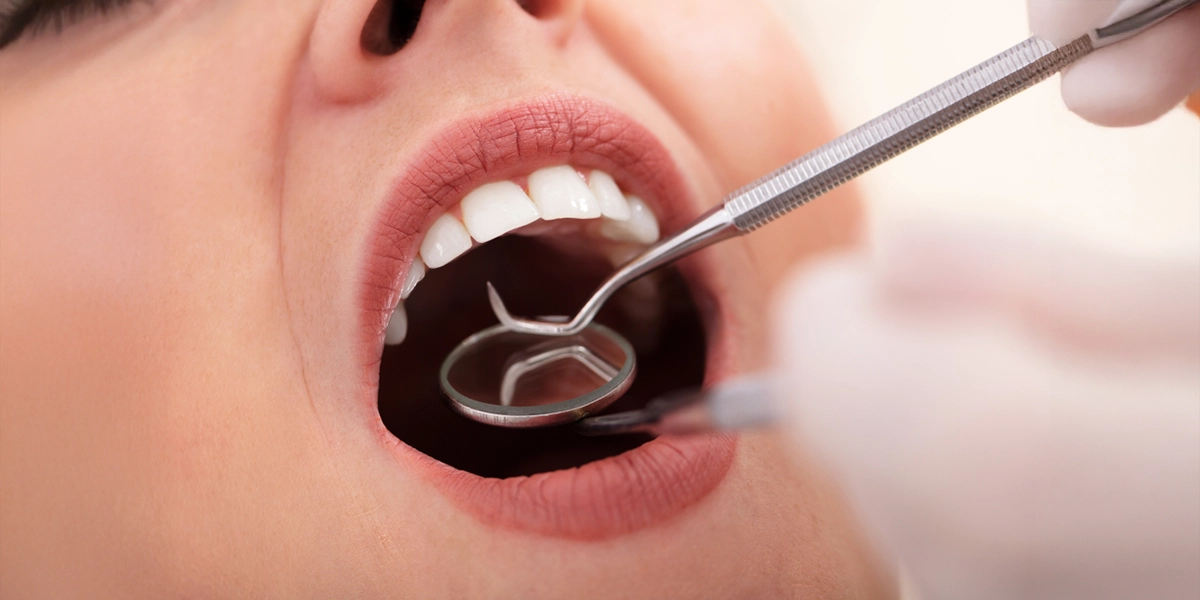
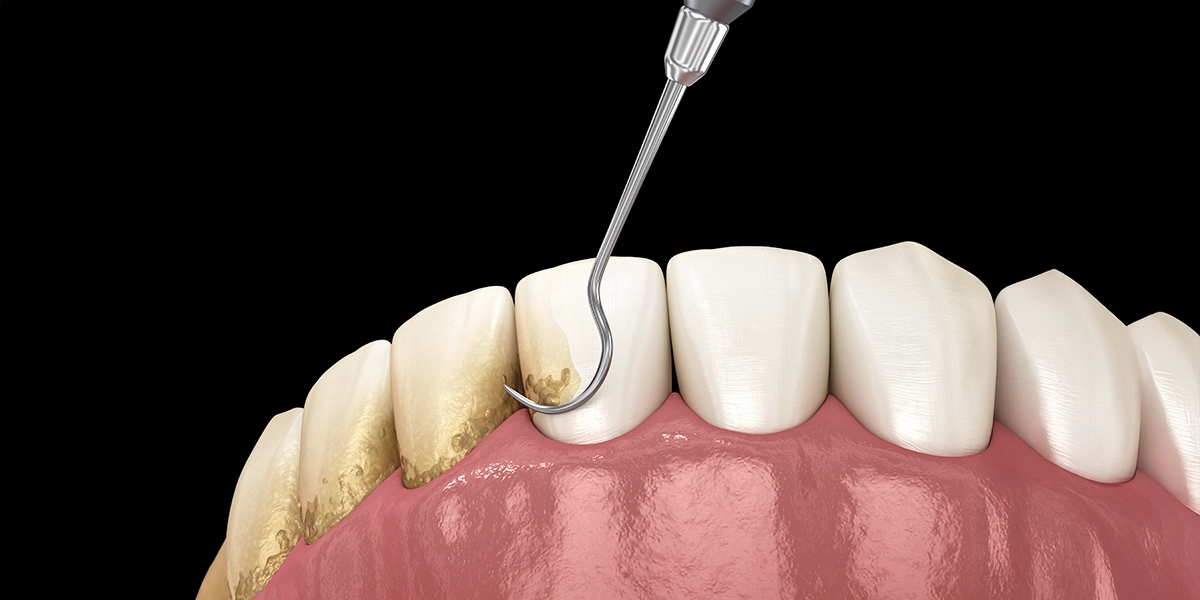
歯周病治療の基本は、歯の表面や歯周ポケット内に付着したプラークと歯石を徹底的に除去することです。
「スケーリング」は、歯の表面に付着した歯石を専用の器具で取り除く処置です。
歯石はプラークが唾液中のカルシウムなどと結合して石灰化したもので、歯ブラシでは除去できません。歯石の表面はザラザラしているため、さらにプラークが付着しやすくなるという悪循環を引き起こします。
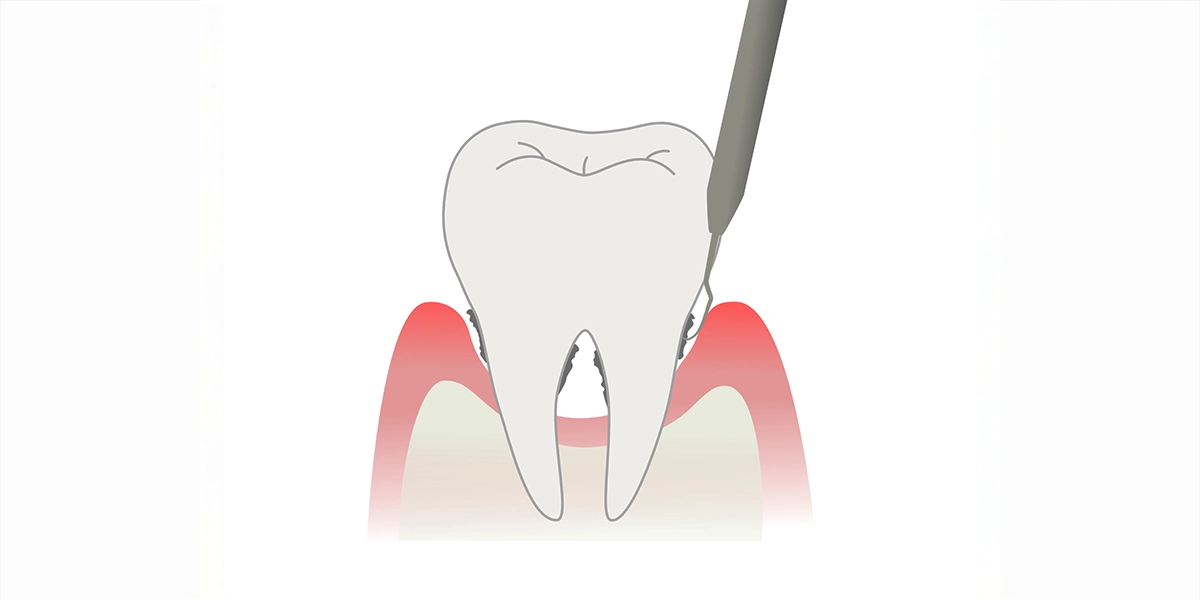
「ルートプレーニング」は、歯周ポケットの奥深くにある歯根面(歯の根の部分)の歯石や汚染されたセメント質を除去し、表面を滑らかにする処置です。
歯根面が滑らかになることで、新たなプラークが付着しにくくなり、歯茎が再び歯根面に付着しやすい環境を整えます。
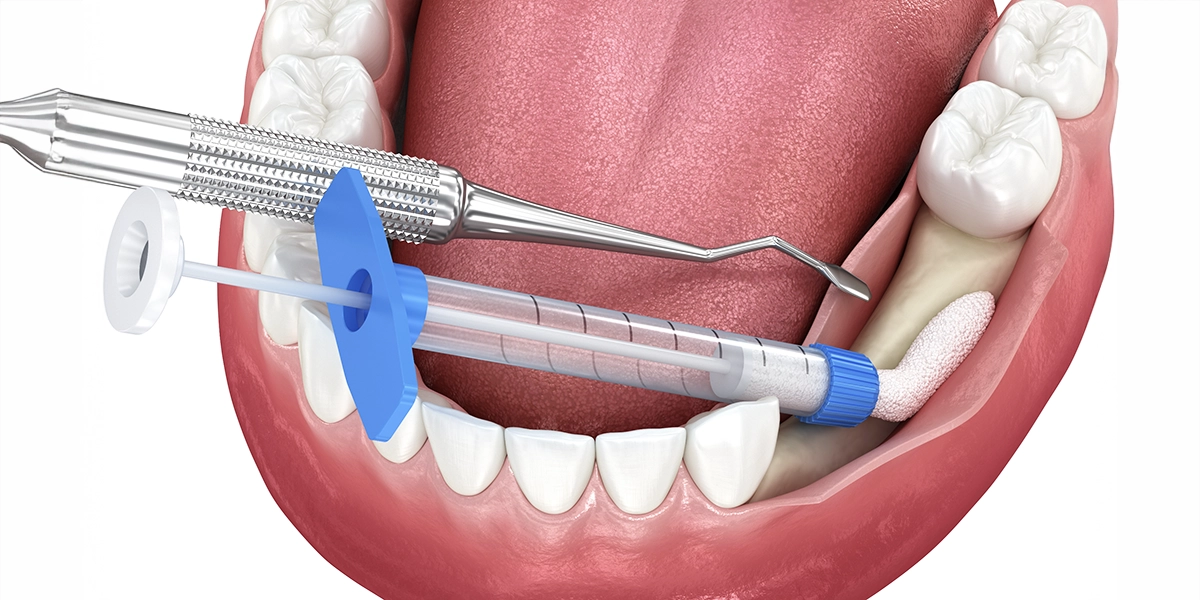
基本治療を行っても改善が見られない深い歯周ポケットに対しては、外科的な治療が必要になることがあります。
「フラップ手術」は、歯茎を切開して歯根面を直接見える状態にし、奥深くに残った歯石や感染組織を除去する手術です。
直視下で処置を行うため、より確実に原因を取り除くことができます。
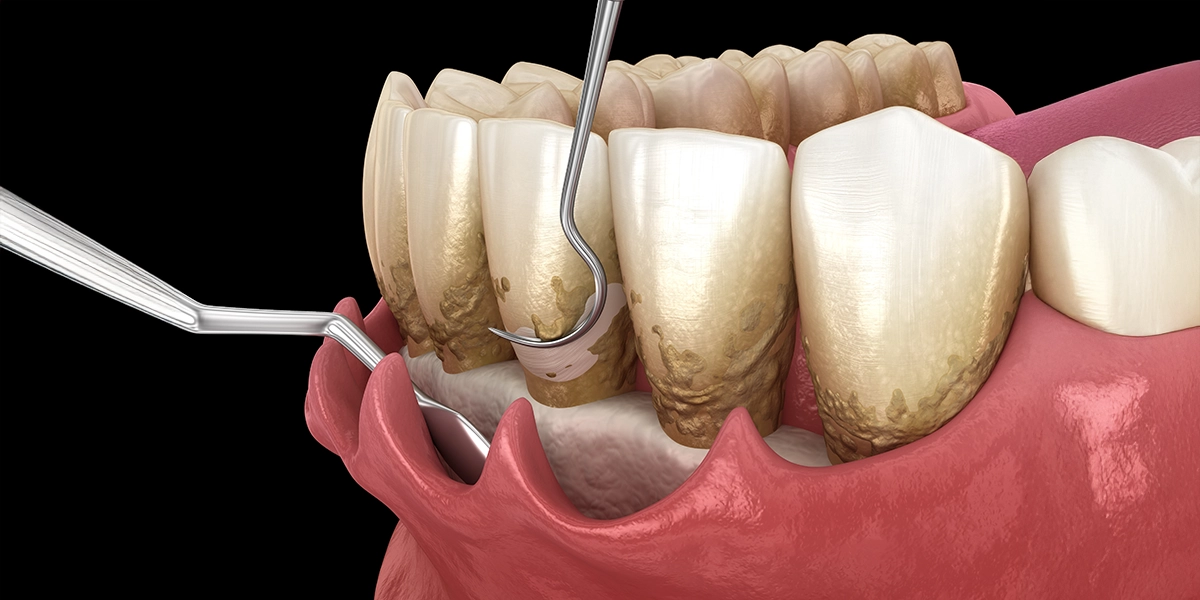
失われた骨の再生を促す「歯周組織再生療法」という治療法もあります。これは特殊な材料を用いて、歯槽骨や歯根膜(歯と骨をつなぐ組織)の再生を誘導する方法です。

歯周病は慢性疾患であり、治療によって原因菌は大幅に減少しますが、口腔内から完全に消滅するわけではありません。
セルフケアが不十分になったり、免疫力が低下したりすると、細菌は再び活動を活発化させます。「治療して終わり」ではなく、「治療後からが本当のスタート」という意識が大切です。
研究では、治療後にメンテナンスを受けなかった患者さんは、定期的に受けた患者さんと比較して再発率が著しく高いことが報告されています。
また、歯周病は自覚症状が乏しいまま進行するため、定期的なメンテナンスによって再発の兆候を早期に発見し、軽度のうちに対処できることも大きな利点です。
歯周病の再発を防ぐには、ご自宅でのセルフケアと歯科医院でのプロフェッショナルケアの両方が必要です。
セルフケアは毎日のプラークコントロールの基盤です。
適切なブラッシングに加え、歯間ブラシやデンタルフロスで歯と歯の間を清掃することが重要です。ただし、どれほど丁寧に行っても、歯周ポケットの奥深くや複雑な歯並びの部分には限界があります。

プロフェッショナルケアは、セルフケアの限界を補います。
専門的な器具と技術でセルフケアでは除去しきれないプラークや歯石を取り除き、口腔内を清潔な状態にリセットします。この両輪がうまく機能することで、再発リスクを最小限に抑えられます。
メンテナンスでは、まず歯周ポケットの深さや出血の有無を確認し、歯周組織の状態を評価します。治療直後と比較してポケットが深くなっていないか、新たな炎症が起きていないかをチェックし、再発の兆候を早期に捉えます。
専門的なクリーニングでは、歯周ポケット内部や歯間部など、セルフケアが届きにくい部位を重点的にケアします。歯の表面を研磨してプラークが付着しにくい状態に整えることも、再発予防において重要です。さらに、現在のセルフケアの状況を確認し、磨き残しがある部位や改善点についてアドバイスを行います。
適切な間隔は、歯周病の重症度、治療後の回復状況、セルフケアの習熟度、全身的なリスク因子(糖尿病、喫煙習慣など)によって異なります。
一般的には2〜3ヶ月ごとの受診が推奨されますが、状態が安定している方は間隔を延ばせる場合もあり、リスクが高い方はより短い間隔が必要になることもあります。
歯茎の炎症を抑え、歯周ポケットを浅くすることは可能です。
しかし、一度吸収された歯槽骨を完全に元の状態に戻すことは難しいため、「完治」というよりも「コントロールされた状態を維持する」という考え方が適切です。治療後も定期的なメンテナンスを続けることで、健康な状態を長期間維持できます。
基本的なスケーリングでは、ほとんど痛みを感じない方が多いです。
歯周ポケットが深い部分のルートプレーニングや外科治療では、局所麻酔を使用します。治療後に一時的な知覚過敏が生じることがありますが、多くの場合は数日で落ち着きます。
歯周病そのものが遺伝するわけではありませんが、歯周病になりやすい体質(免疫反応の傾向や歯茎の形態など)には遺伝的な要因が関係しています。
家族に歯周病の方がいる場合は、より丁寧なセルフケアと定期的な歯科検診を心がけることをお勧めします。
正しく使用すれば、効果的なプラーク除去に役立ちます。特に手磨きでは十分にプラークを落とせていない方には有効です。
ただし、歯と歯の間や歯周ポケット内のプラークは完全には除去できないため、歯間ブラシやデンタルフロスの併用が必要です。
若い方でも発症します。特に「侵襲性歯周炎」と呼ばれるタイプは、10代後半〜30代で発症し、急速に進行することがあります。
歯茎の出血や腫れなどの症状に気づいたら、年齢に関わらず早めに歯科医院を受診してください。